Was sind Aerosole?
Als Aerosole werden Mischungen von festen oder flüssigen Partikeln („Schwebeteilchen“) in einem Gas oder Gasgemisch (z. B. Luft) bezeichnet. Aerosolpartikel aus der Umwelt sind von sehr unterschiedlicher Größe und haben Durchmesser von etwa 1 Nanometer (nm) bis zu mehreren 100 Mikrometern (µm). Größere Partikel sinken schnell zu Boden. Partikel kleiner als 10 µm können Stunden bis Tage in der Luft verbleiben.Aerosole sind generell nicht stabil und verändern sich in der Regel in Abhängigkeit von Luftfeuchtigkeit, Temperatur und weiteren physikalischen und chemischen Prozessen im Laufe der Zeit. Aerosole können auch Bakterien und Viren enthalten. Die Vielfalt der Partikel und Aerosole in unserer Umwelt sowie eine Größeneinordnung wird in Abbildung 1 ersichtlich.
Im medizinischen Bereich wird oft unterschieden zwischen der sog. „Tröpfcheninfektion“ und der Infektion „über Aerosole“. Größere, teilweise gerade noch sichtbare, flüssige Aerosolpartikel (meist größer als 5 µm bis ca. 500 µm Durchmesser) werden in diesem Zusammenhang als Tröpfchen und nur diejenigen kleiner als 5 µm als Aerosol bezeichnet. Physikalisch handelt es sich aber bei beidem um Aerosole und auch bezüglich ihrer Eigenschaften gibt es keine scharfe Grenze zwischen „Tröpfchen“ und sonstigen Aerosolen, der Übergang ist fließend. Im folgenden Text wird daher nur von Aerosolpartikeln oder auch kurz Partikeln gesprochen.
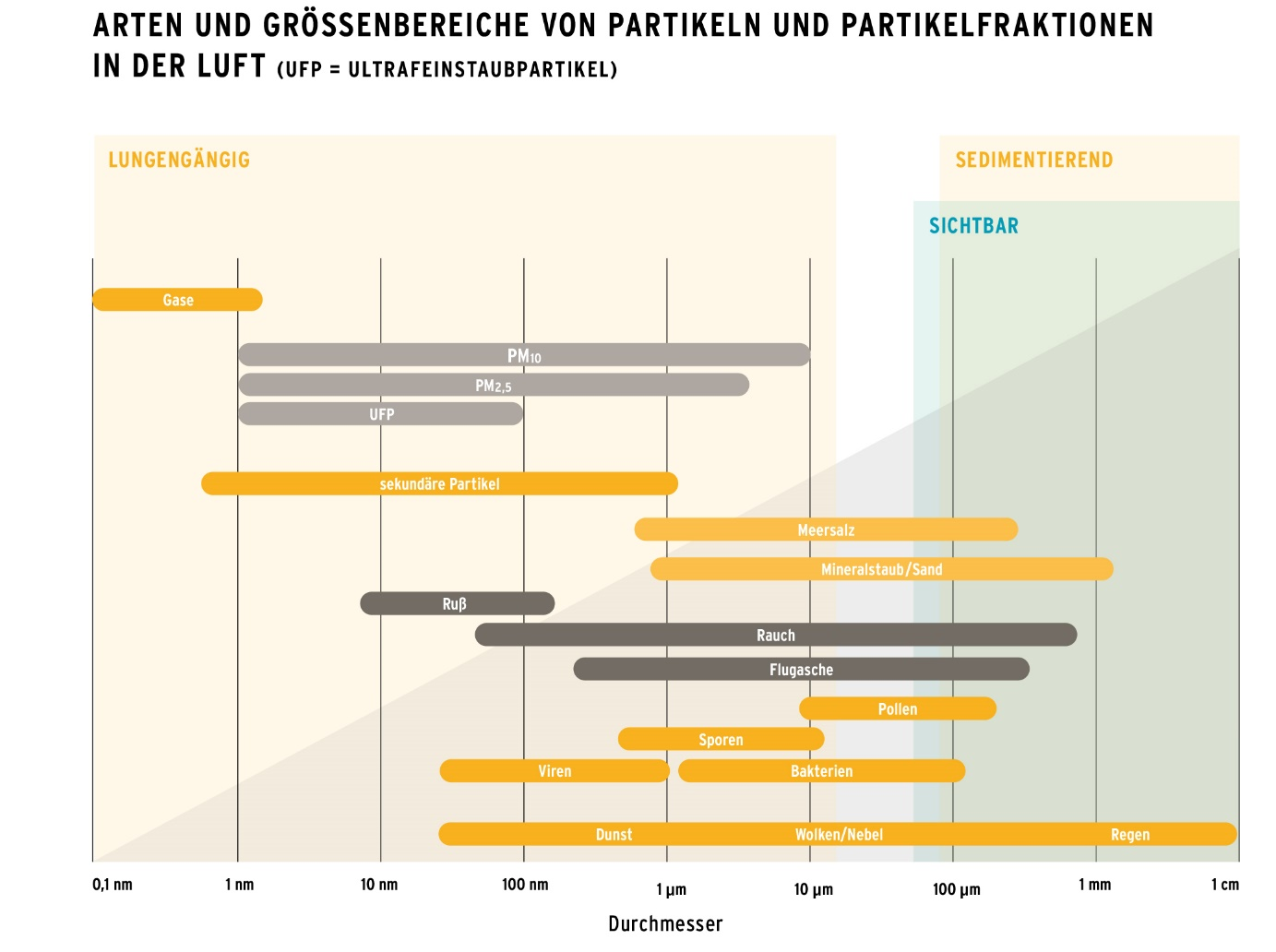
Abbildung 1: Arten und Größenbereiche von Partikeln und Partikelfraktionen.
Quelle: Umweltbundesamt
Wie entstehen Aerosole, die SARS-CoV-2-Viren enthalten?
Mit der ausgeatmeten Luft verbreitet jeder Mensch eine Reihe von Gasen und auch Aerosolpartikel in seiner unmittelbaren Umgebung. Beim Sprechen, Rufen, Singen, insbesondere aber beim Husten, Niesen oder unter körperlicher Anstrengung werden vermehrt Partikel emittiert. Wenn sich Krankheitserreger wie SARS-CoV-2-Viren in den Atemwegen befinden, entstehen Aerosole, die diese Krankheitserreger enthalten können. Im Fall von SARS-CoV-2-Viren ist die Bildung solcher Aerosole besonders problematisch, weil auch infizierte Personen ohne Symptome virushaltige Partikel ausscheiden können.
Das Spektrum der ausgeschiedenen Partikel ist beim Atmen, Singen, Husten oder Niesen unterschiedlich. Beim normalen Atmen entstehen vorwiegend kleine Partikel (< 5 µm). Beim Sprechen und Singen werden im Vergleich zum Atmen vermehrt solche Partikel ausgeschieden, während beim Husten und Niesen zusätzlich größere Partikel bis 100 µm Durchmesser und mehr entstehen. Feuchte Aussprache erzeugt noch größere, mit dem Auge sichtbare Speicheltropfen.
Coronaviren selbst haben einen Durchmesser von 0,12–0,16 μm, werden aber in der Regel als Bestandteil größerer Partikel ausgeschieden, die sich je nach ihrer Größe unterschiedlich lange in der Luft halten und unterschiedlich weit mit der Luftströmung transportiert werden können.
Die ausgeschiedenen Aerosolpartikel verändern sich je nach Umgebungsbedingungen bezüglich ihrer Größe und Zusammensetzung. Partikel schrumpfen beim Übergang aus dem Atemtrakt in die Raumluft in der Regel durch Verdunstung an enthaltenem Wasser. Die genauen Prozesse, die zur Ausbildung und Veränderung solcher Aerosolpartikel führen, sind von einer Vielzahl unterschiedlicher Faktoren abhängig und im Einzelfall kaum vorherzusehen.
Wann kann es über Aerosole zu COVID-19-Erkrankungen kommen?
Folgende Bedingungen müssen erfüllt sein, damit über Aerosolpartikel eine COVID-19-Erkrankung ausgelöst werden kann:
- Die Menge infektiöser SARS-CoV-2-Viren im Aerosol ist groß genug, dass es bei menschlichem Kontakt mit dem Aerosol prinzipiell zu einer Infektion kommen kann. Diese Menge an Viren (Infektionsdosis) ist derzeit noch nicht bekannt und vermutlich von individuellen Faktoren abhängig.
- Das virushaltige Aerosol trifft auf empfindliche Zellen (z. B. Zellen der Atemwege, aber auch der Bindehäute der Augen) einer nicht infizierten Person.
- Es kommt zu einer Vermehrung des Virus in diesen Zellen.
Größere Partikel können absolut gesehen mehr Viren enthalten und somit potenziell infektiöser sein. Gleichzeitig sinken größere Tröpfchen schneller zu Boden, stehen also nur für einen kürzeren Zeitraum für luftübertragene Infektionen zur Verfügung. Zur Verminderung eines Infektionsrisikos durch solche größeren Partikel wurde die Abstandsregelung von 1,5 m empfohlen.
Kleinere Partikel in einem Aerosol enthalten tendenziell weniger Viren, können aber länger im Schwebezustand in der Luft verbleiben. Damit können sie auch über größere Distanzen als 1-2 m und für längere Zeiträume ein Infektionsrisiko darstellen. Der Bericht von Infektionen während einer mehrstündigen Chorprobe, bei der soziale Abstandsregeln bereits eingehalten wurden, legt den Schluss nahe, dass das dort beobachtete erhöhte Infektionsgeschehen durch eine Übertragung kleinerer Partikel mit langer Aufenthaltsdauer in der Raumluft hervorgerufen wurde.
Wie kann das Infektionsrisiko über Aerosolpartikel vermindert werden?
Zum einen können Maßnahmen ergriffen werden, um das Ausscheiden von Aerosolpartikeln zu vermindern. Hierzu gehören die Niesetikette (Niesen in die Armbeuge oder in ein Tuch) und das Tragen einer Mund-Nasen-Bedeckung. Durch das Tragen einer Mund-Nasen-Bedeckung wird die Menge der freigesetzten Aerosolpartikel deutlich reduziert, wobei der Wirkungsgrad mit der Partikelgröße zunimmt. Dies bedeutet, dass kleinere Partikel weniger gut von einer Mund-Nasen-Bedeckung zurückgehalten werden als größere.
Das Tragen einer Mund-Nasen-Bedeckung („Maske“) verringert die Ausbreitung von Partikeln, die virushaltig sein können. Die Ausbreitung größerer Partikel (> 5 μm) wird wirkungsvoll unterdrückt, während die Ausbreitung kleinerer Partikel (< 5 μm) abgeschwächt wird. Da die Mund-Nasen-Bedeckung begrenzt auch dem Eigenschutzdient, sind Personen ohne Mund-Nasen-Bedeckung am stärksten gefährdet.
Zum anderen können die bekannten Abstandsmaßnahmen ergriffen werden, um zu vermeiden, dass ausgeschiedene Aerosolpartikel unverdünnt von einer Person zur nächsten gelangen können. In bestimmten Situationen, in denen sich kleinere Partikel in der Luft anreichern können, ist diese Maßnahme aber nicht ausreichend.
In Innenräumen ist aufgrund des beschränkten Luftvolumens die Wahrscheinlichkeit einer Anreicherung infektiöser Partikel generell höher als im Freien. Daher besteht beim Aufenthalt von mehreren Menschen in Innenräumen ein erhöhtes Infektionsrisiko. Für die Wahrscheinlichkeit, dass es in Innenräumen zu einer Infektion kommt, spielen zahlreiche Faktoren eine Rolle, die von Fall zu Fall sehr unterschiedlich sein können: u. a. Zahl der anwesenden Personen, Aktivität der Personen, Raumvolumen, Luftwechsel, Luftströmung, die Art der vorhandenen Lüftung (Fensterlüftung, Lüftungsstechnik) und eventuell eingesetzte Filter.
Besonders kleine Räume, wie Toilettenräume, Gemeinschaftsküchen, Umkleide- und Aufzugskabinen oder kleine Büros, sind in dieser Hinsicht problematisch, wenn sie von mehreren Personen genutzt werden. Hier müssen strikt einzuhaltende Nutzungspläne erarbeitet werden, um eine zeitliche oder räumliche Trennung der Nutzerinnen und Nutzer zu erreichen. Auch in Besprechungsräumen muss darauf geachtet werden, dass diese nicht von zu vielen Personen gleichzeitig genutzt werden und sich die Anzahl der Personen bzw. deren Aufenthaltsdauer nach den räumlichen Gegebenheiten (z.B. Raumgröße, Luftwechsel) richtet. Außerdem können angepasste Lüftungskonzepte zur Reduktion der Partikelkonzentration beitragen (siehe Frage unten).
In Innenräumen sollten bei Zusammenkünften alle Aktivitäten vermieden werden, die dazu führen, dass vermehrt Aerosolpartikel ausgeatmet werden und sich damit die Konzentration infektiöser Partikel erhöht, sofern diese in der ausgeatmeten Luft vorhanden sind. Zu solchen Aktionen gehört das gelegentliche (nicht zwingend mit einer infektiösen Erkrankung assoziierte) Niesen und Husten, welches aus diesen Gründen in die Armbeuge erfolgen sollte. Aber auch Singen, Rufen und Schreien führen dazu, dass vermehrt Partikel entstehen und sich in Innenräumen anreichern. Auch beim Musizieren mit (Blas-)Instrumenten können Aerosolpartikel entstehen. Zu bedenken ist, dass auch sportliche Aktivitäten, die mit einer erhöhten Atemrate einhergehen, zu einer vermehrten Ausatmung von Aerosolpartikeln führen. Lassen sich erhöhte Aerosolfreisetzungen nicht vermeiden, empfiehlt es sich, umso intensiver zu lüften (siehe unten) oder Aktivitäten nach Möglichkeit ins Freie zu verlagern.
Derzeit sind mathematische Viruspartikelausbreitungs- und Infektionsmodelle zur Prognose eines Infektionsrisikos durch Aerosolpartikel in Innenräumen in Entwicklung, welche verschiedene Faktoren bezüglich der Anzahl der zusammenkommenden Personen, ihrer jeweiligen Aktivitäten (Sprechen, Singen etc.), der Aufenthaltszeit, der Raumeigenschaften (Raumvolumen) und der Lüftung (Lüftungsrate) berücksichtigen. Solche Modelle, die zurzeit noch vom UBA auf ihre Praxistauglichkeit geprüft werden, können zukünftig eine Hilfestellung geben, wenn abgeschätzt werden muss, ab welcher Aufenthaltszeit unter Berücksichtigung der zuvor genannten Faktoren in einem Raum ein erhöhtes Infektionsrisiko durch Aerosolpartikelübertragung entsteht, wenn sich eine infizierte Person im Raum befindet. Da viele weitere Faktoren, wie die korrekte Einhaltung von Abstands- und Hygienemaßnahmen, die Infektionsdosis sowie individuelle Empfindlichkeiten, die Infektionswahrscheinlichkeit beeinflussen können, ist derzeit noch nicht abzusehen, ob eine verlässliche Abschätzung des Infektionsrisikos auf Basis solcher Modelle in Zukunft möglich sein wird.
Welche raumlufthygienischen Maßnahmen können die Konzentration infektiöser Aerosolpartikel minimieren?
Durch wirksames Lüften (Austausch der Raumluft gegen Außenluft) kann die Konzentration an infektiösen Partikeln in der Innenraumluft reduziert werden.
Bei Fensterlüftung ist eine Querlüftung, die über einen Durchzug Raumluft schnell gegen Frischluft austauscht, optimal, leider aber nicht immer praktisch durchführbar. Als wirksam gilt die Stoßlüftung bei weit geöffnetem Fenster (besser mehrere in einem Raum gleichzeitig) über einige Minuten Dauer. Nur wenig wirksam ist das bloße Ankippen der Fenster, auch wenn dies dauerhaft erfolgt.
Für einen wirksamen Infektionsschutz sollten Räume, in denen sich viele Personen versammeln, so gut und so oft wie möglich gelüftet werden. An Schulen muss auch zur Verminderung der Kohlendioxidbelastung während des Unterrichtes gelüftet werden. Bei Neubauten und aufwendigen Sanierungen ist es am nachhaltigsten, wenn in stark belegten Räumen von vorn herein baulich eine Grundlüftung über eine raumlufttechnische (RLT) Anlage erfolgt. In Schulen gilt dies bereits als künftig anzustrebender Regelstandard. Auch bei Wohngebäuden wird dies bei immer dichter werdenden Gebäudehüllen zunehmend erforderlich werden.
Es ist zu beachten, dass eine gute Lüftung allein die Übertragung von SARS-CoV-2-Viren von einer erkrankten Person auf eine andere Person nicht generell verhindern kann. Dazu müssten sehr hohe, in der Praxis nicht realisierbare Luftwechselraten erreicht werden. In Innenräumen, die von mehreren Personen genutzt werden, sind daher zusätzliche Maßnahmen wie das Tragen einer Mund-Nasen-Bedeckung, das Abstandhalten und ein angepasster Nutzungsplan besonders wichtig.
Zur Auswirkung von dezentralen und zentralen Lüftungsanlagen finden sich FAQs unter: https://www.umweltbundesamt.de/coronaviren-umwelt#wie-wird-das-neuartige-coronavirus-sars-cov-2-ubertragen;
Können mobile Luftreinigungsgeräte einen Beitrag leisten, um das Infektionsrisiko in Innenräumen durch SARS-CoV-2 zu reduzieren?
Mobile Geräte zur Luftreinigung stellen in Innenräumen keinen Ersatz für konsequente Lüftungsmaßnahmen analog der Empfehlungen der IRK vom 12.8.2020 dar. Sie können jedoch als unterstützende Maßnahme die empfohlenen Maßnahmen ergänzen.
Die Geräte sollten stets mit hochabscheidenden Filtern (Filterklassen H 13 oder H 14) ausgestattet sein, da nur diese eine wirksame Reduktion von Viren in der Luft gewährleisten. Feinfilter der Klassen F 7 bis F 9, wie sie z.B. in herkömmlichen raumlufttechnischen Anlagen (RLT-Anlagen) mit zwei Filterstufen zum Einsatz kommen, reichen zur wirksamen Virenreduzierung nicht aus.
Eine Luftbehandlung mit chemischen Wirkstoffen wie Ozon während der Durchleitung der Luft durch den mobilen Luftreiniger lehnt das UBA grundsätzlich ab, da Ozon selbst ein Reizgas für die Atemluft ist und zudem mit anderen chemischen Stoffen in der Luft, allen voran mit flüchtigen organischen Verbindungen (VOC) reagieren kann und dabei unbekannte und evtl. auch toxische Folgeprodukte entstehen können.
Auch bei der Ionisation der Innenraumluft entsteht Ozon, das dann im Gerät vollständig in nicht-toxische Produkte umgewandelt werden muss, um nicht in die Raumluft zu gelangen. Ionisierte Luft per se ist nicht wirksam, wenn es um die Verminderung von Viren in der Raumluft geht.
Der Einsatz von UV-C Strahlung kann zu einer Reduktion der Viruslast der Raumluft theoretisch beitragen, weil diese grundsätzlich in der Lage ist, Bakterien abzutöten und Viren zu inaktivieren. So werden Geräte mit solchen UV-C Strahlungsquellen in der Oberflächenentkeimung z. B. in Laboren eingesetzt. Über die Wirksamkeit des Einsatzes in Luftreinigungsgeräten liegen dem UBA keine Kenntnisse vor. Sie ist abhängig von der Zeit der Bestrahlung und dem Luftvolumen, welches im Inneren des Gerätes mit der Strahlung in Kontakt kommt. Auch die Strahlungsintensität spielt eine Rolle. Das UBA hat zu dieser Technologie keine ausreichenden Informationen vorliegen und hat auch keine Tests durchgeführt. Dem UBA ist unbekannt, ob der Luftdurchsatz und die Effizienz der im Handel befindlichen Geräte ausreichen, um einen ausreichenden oder erwünschten Beitrag zum Schutz vor einer COVID-19 Infektion zu gewährleisten.
Für die Augen und die Haut stellt UV-C Strahlung ein gesundheitliches Risiko dar. Deswegen wird der Einsatz dieser Strahlungsquellen aus Sicherheitsgründen vom UBA als UV-C Lampe und auch in mobilen Luftreinigern für den nicht gewerblichen Einsatz kritisch betrachtet. Letztere sollten in öffentlichen Bereichen nur eingesetzt werden, wenn gesichert ist, dass keine Freisetzung des UV-Lichts erfolgen kann.
Für den Gebrauch in privaten Räumlichkeiten wie Wohnungen können Geräte mit UV-Technik ein Sicherheitsrisiko darstellen, denn hier bestehen zumeist keinerlei Kontrollmöglichkeiten, was die sachgerechte Verwendung, Wartung und den bestimmungsgemäßen Gebrauch angeht.
Für eine größtmögliche Wirksamkeit der mobilen Luftreiniger ist die sorgfältige Planung und Realisation des Aufstellungsortes im Raum und die Berücksichtigung der Raumgegebenheiten (Raumvolumen, Luftführung und Luftströmungen im Raum) zu beachten. Der Luftdurchsatz muss in Abhängigkeit der Raumgröße und der Anzahl der Personen im Raum einstellbar sein. Auch die Ansaug- und Abblasrichtung der durch das Lufteinigungsgerät hindurch geleiteten Luft sind entscheidend dafür, dass der Luftreiniger wirklich einen wesentlichen Anteil der Raumluft ansaugen kann und nicht etwa zu einer zusätzlichen Verwirbelung und Verteilung der virenbeladenen Luft im Raum beiträgt.
Im Gegensatz zu den Untersuchungen der Bundeswehrhochschule München, wo nach Start der Luftreinigung kein neues Aerosol mehr emittiert und durch den Luftreinigerbetrieb eine wirksame Reduktion der Virenfracht im Aerosol im Innenraum erreicht wurde, stellt sich die Problematik in der Praxis meist anders dar: Eine infektiöse Person würde laufend weiter virushaltige Aerosole emittieren. Wenn mehrere infektiöse Personen anwesend wären, würde die Reinigungswirkung solcher Geräte in Bezug auf Virusaerosole im Raum deutlich sinken.
HEPA-Filter sind vom Prinzip her sehr gut geeignet, alle Partikel inkl. virushaltiger Partikel zurückzuhalten. Auch mobile Luftreiniger mit HEPA-Filter können somit dazu beitragen, die Zahl der Partikel in einem Raum zu senken. In Schulen können Sie helfen, besonders während der kalten Jahreszeit, wenn nicht immer ausreichend auch während des Unterrichtes gelüftet werden kann, die Virenlast der Luft im Raum zu minimieren.
Unter Berücksichtigung der oben genannten Aspekte dürfen solche Geräte aber nicht als absoluter oder alleiniger Schutz vor infektiösen Aerosolen angesehen werden; schon gar nicht ersetzen sie die Notwendigkeit des aktiven Lüftens oder der dauerhaften Abfuhr der Viren über fest installierte RLT-Anlagen. Mobile Geräte sollten nach Auffassung des UBA daher nur im Verbund mit Lüftungsmaßnahmen und den allgemeinen Hygieneregeln (AHA-Regeln (Abstand, Hygienemaßnahmen, Mund- und Nasenschutz)) flankierend eingesetzt werden. Besonders sinnvoll kann ein Einsatz in Situationen sein, in denen eine sehr hohe Anzahl von Personen auf engem Raum zu erwarten ist (z.B. in Schulen, wenn durch Erkrankung einer Lehrperson zwei Unterrichtsklassen zusammengelegt werden).
Um die bestmögliche Wirkung mit mobilen Luftreiniger zu erzielen und über die Betriebszeit zu erhalten, sollte der Filter regelmäßig gewechselt werden. Hierzu sind Fachkenntnisse oder geschultes Personal erforderlich.
Generell gilt auch im Winter: Innenräume, welche von mehreren Personen gleichzeitig benutzt werden (wie z. B. Klassenräume), müssen in den Pausen in jedem Fall konsequent über weit geöffnete Fenster am besten im Durchzug gelüftet werden.
(Quelle: Newsletter UBA aktuell – Nr. 5/2020 - Neuigkeiten aus dem Umweltbundesamt, Oktober 2020)



